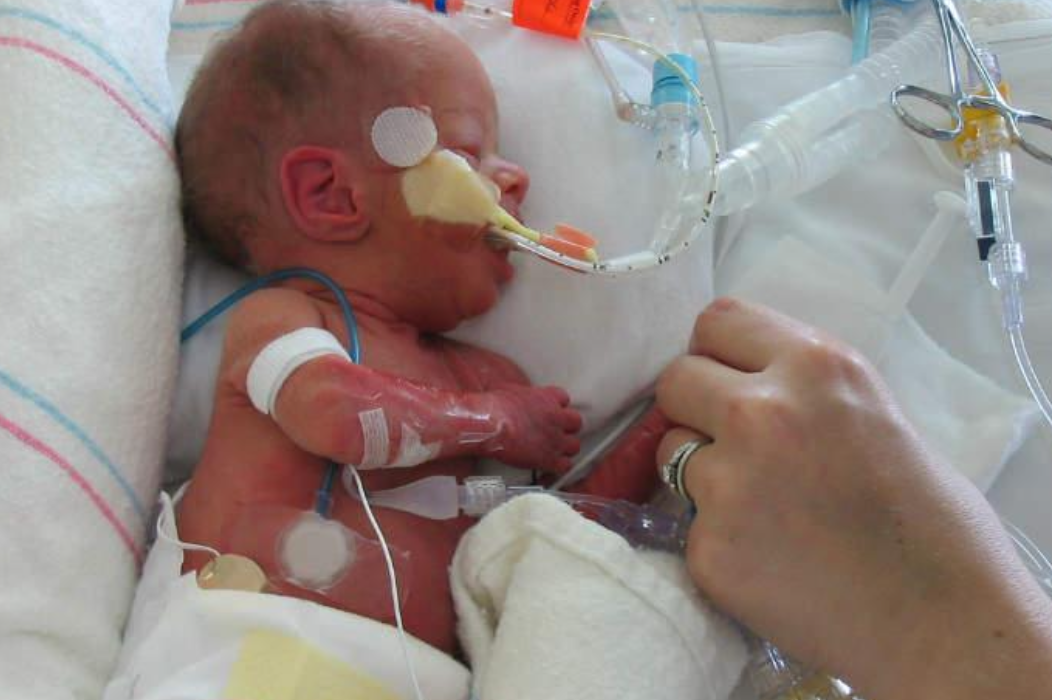
Prevenzione e gestione delle Lesioni da Decubito Endotracheali nel Paziente Pediatrico.
Le Lesioni da Decubito (LDD) causate dal tubo endotracheale (ETT) sono una complicanza che può verificarsi nei pazienti pediatrici sottoposti a ventilazione meccanica, specialmente nei neonati e nei bambini gravemente malati o critici che richiedono un’intubazione prolungata. Queste lesioni si sviluppano solitamente in aree del corpo dove la pelle è sottoposta a pressioni continue, come nelle spalle, sui fianchi, sul coccige o sulla zona periorale, se il paziente è intubato. Da non sottovalutare, in particolare, le aree della bocca, delle labbra, delle gengive, della lingua, e talvolta anche nella trachea. Le lesioni da decubito (o ulcere da pressione) sono quindi danni alla pelle e ai tessuti sottostanti causati dalla compressione prolungata su una superficie corporea. Nei pazienti pediatrici intubati, l’uso di un tubo endotracheale aumenta il rischio di lesioni da decubito in quanto la posizione prolungata del tubo può esercitare una pressione su alcune aree del viso, come la zona nasale e la zona periorale. In uno studio pubblicato da Sari et al. (2016) sulla prevalenza delle lesioni da decubito nei bambini in terapia intensiva pediatrica, la prevalenza totale di ulcere da pressione era del 6-8%, ma non tutte erano direttamente correlate al tubo endotracheale. Un altro studio di Higgins et al. (2013) riporta che la prevalenza complessiva di lesioni da decubito in unità di terapia intensiva pediatrica (UTIP) variava tra il 4% e l’8%, con una parte significativa di questi casi associati alla ventilazione meccanica e all’intubazione. Tuttavia, specificare una percentuale esclusivamente attribuibile al tubo endotracheale è difficile.
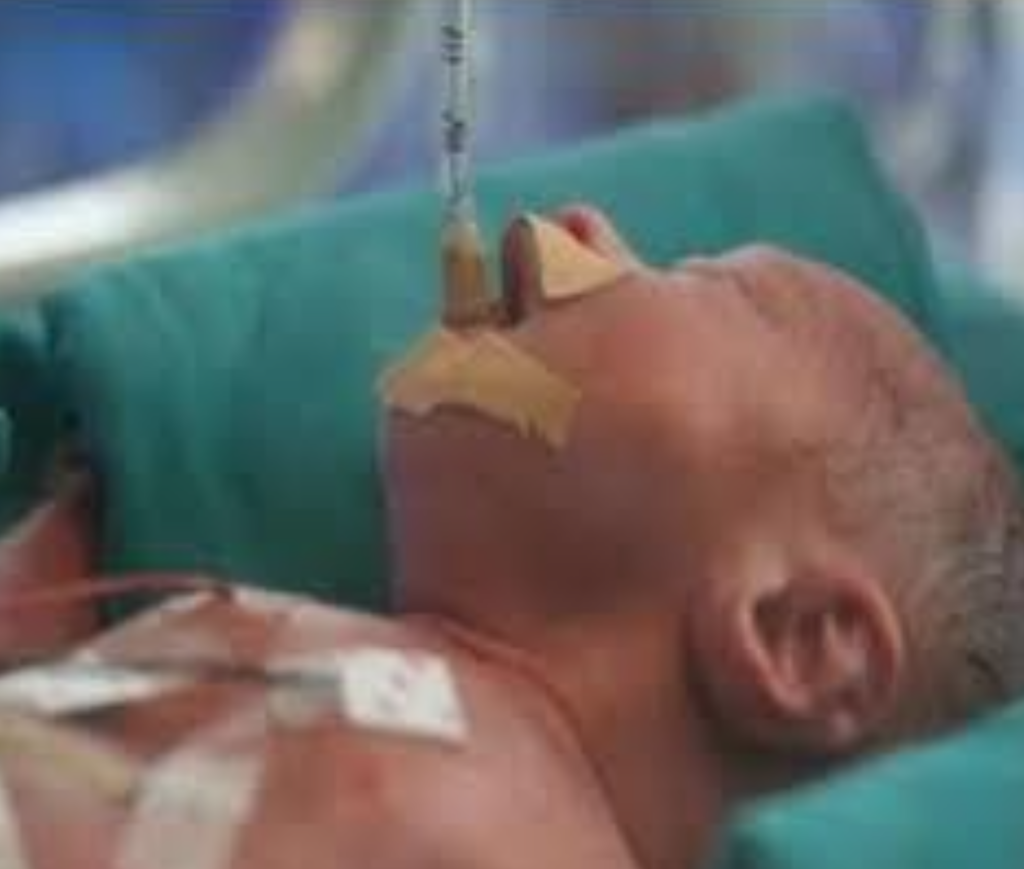
Le lesioni da decubito periorali (sulle labbra, sul mento e nelle mucose orali) a causa del tubo endotracheale sono un rischio comune nei pazienti pediatrici ventilati. Tuttavia, studi specifici sui bambini intubati segnalano una percentuale che varia tra il 2% e il 10% di pazienti critici che sviluppano lesioni da decubito direttamente correlate al tubo endotracheale, in particolare nelle prime 48-72 ore di intubazione.
CAUSE DELLE LDD NEI PAZIENTI PEDIATRICI INTUBATI
Nel contesto dei pazienti pediatrici intubati, le lesioni da decubito sono principalmente legate alla pressione esercitata dalle attrezzature mediche, come il tubo endotracheale, oltre ad altri fattori. Le cause principali includono:
1. Compressione diretta: Il tubo endotracheale (ETT) e la ventilazione meccanica possono esercitare una pressione continua sulle aree periorali, sul naso e sulle mucose orali. In particolare, nelle fasce di età più giovane, la pelle e i tessuti sono più delicati e suscettibili al danno.
2. Immobiltà prolungata: I pazienti in terapia intensiva sono spesso immobile per lungo tempo. La mobilizzazione limitata e la posizione statica possono contribuire alla formazione di ulcere da pressione.
3. Fattori fisiologici: In un ambiente critico, i bambini possono essere soggetti a cambiamenti nei flussi di ossigeno, all’uso di farmaci che riducono la circolazione o a fenomeni di edema che aumentano la vulnerabilità dei tessuti.
4. Disidratazione o malnutrizione: La pelle dei bambini in stato di malnutrizione o disidratazione è più suscettibile alla lesione da decubito.
5. Gestione inadeguata del tubo endotracheale: Se non correttamente fissato o se è presente un movimento continuo del tubo durante la ventilazione, può causare sfregamenti ripetuti sulla pelle, contribuendo alla comparsa di lesioni.
6. Umidità: La presenza di umidità (ad esempio, per la saliva o le secrezioni respiratorie) può indebolire la pelle e rendere più facile la formazione di ulcere da pressione.
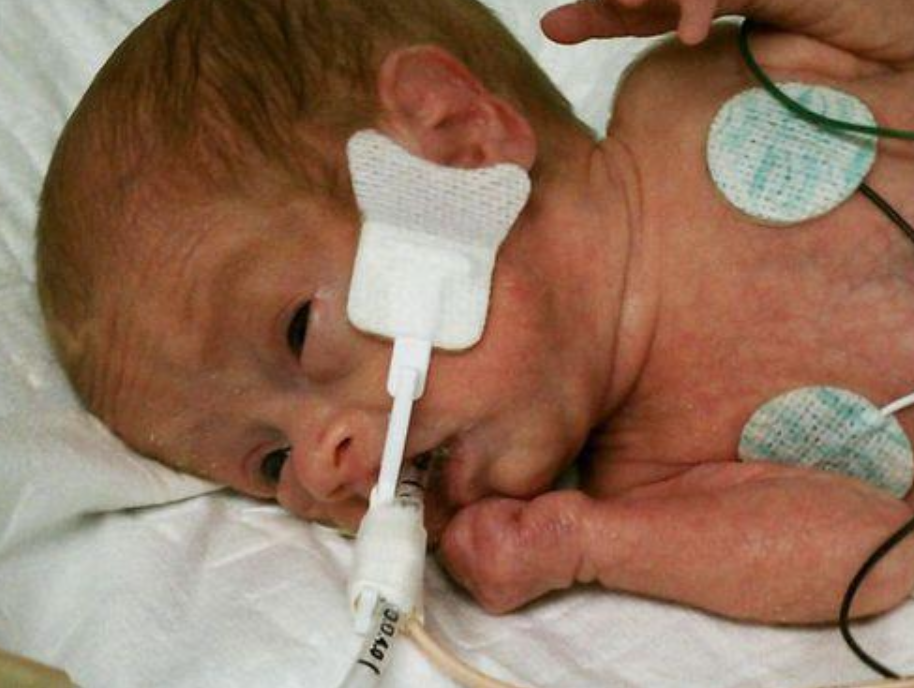
AREE A RISCHIO LESIONE DA DECUBITO DA TET.
Nei bambini con tubo endotracheale, le aree anatomiche più a rischio per le lesioni da decubito sono:
· Zona periorale: Il tubo endotracheale, se non correttamente posizionato o fissato, può esercitare una pressione continua sulle labbra, il mento o la parte superiore del viso.
· Naso e guance: Se il tubo è posizionato a livello nasale (in caso di intubazione nasale), la pressione sul naso e sulle guance può contribuire alla formazione di lesioni.
· Bocca: Le mucose orali possono subire danni se il tubo sfrega contro il palato o le gengive, soprattutto se il paziente è intubato per lungo tempo.
· Retro dell’orecchio: Nella posizione supina, le orecchie sono un’altra area sensibile, che può subire lesioni a causa di una pressione diretta o di una posizione prolungata.
SINTOMI E SEGNI
Le lesioni da decubito possono variare in gravità, da arrossamenti leggeri e aree di macerazione della pelle (fase iniziale) a danni più profondi che coinvolgono i tessuti sottostanti. La diagnosi si basa su:
· Esame fisico: Osservare segni di arrossamento, gonfiore, erosione della pelle o formazione di ulcere.
· Monitoraggio continuo: I pazienti critici necessitano di monitoraggio costante delle aree a rischio, anche in assenza di segni clinici evidenti.
PREVENZIONE.
La prevenzione delle lesioni da decubito nei bambini intubati implica una serie di misure mirate, che includono:
§ Posizionamento strategico: È fondamentale ruotare frequentemente il paziente per evitare la pressione prolungata sulle stesse aree. L’adozione di una posizione
adeguata durante l’intubazione (ad esempio, con cuscini o supporti speciali) può ridurre il rischio di lesioni.
§ Fissaggio corretto del tubo: Il tubo endotracheale deve essere fissato in modo sicuro ma senza esercitare una pressione eccessiva sulle aree cutanee. Si devono utilizzare dispositivi di fissaggio che distribuiscano la pressione in modo uniforme e riducano il rischio di lesioni da sfregamento.
§ Controllo dell’umidità: Utilizzare umidificatori per evitare che l’umidità eccessiva contribuisca alla disidratazione della pelle. In aggiunta, si deve prestare attenzione all’uso dipende o materiali che possano proteggere le aree vulnerabili dalle secrezioni.
§ Intubazione di breve durata: Limitare il tempo di intubazione per ridurre al minimo il rischio di lesioni da decubito. Nei neonati e nei bambini che richiedono ventilazione meccanica prolungata, valutare la possibilità di utilizzare tecniche alternative, come la ventilazione non invasiva (ad esempio, CPAP o BiPAP), se le condizioni cliniche lo permettono.
§ Utilizzo di supporti antidecubito: L’utilizzo di materassi speciali, coperture o imbottiture può aiutare a ridurre il rischio di ulcere da pressione, anche se queste tecniche sono più comuni nei pazienti adulti.
§ Monitoraggio nutrizionale: Garantire un adeguato apporto nutrizionale e idrico è fondamentale per la salute della pelle e la capacità di guarigione dei tessuti.
TRATTAMENTO.
Il trattamento delle lesioni da decubito nei bambini intubati prevede:
1. Rimozione della causa della pressione: La prima azione consiste nel ridurre o eliminare la causa del danno, cambiando la posizione del paziente, il tipo di fissaggio del tubo o utilizzando supporti più morbidi.
Management:
¨ Se possibile, ridurre la durata dell’intubazione o cercare di intubare il bambino per il minor tempo possibile, passando a una ventilazione non invasiva se le condizioni cliniche lo permettono.
¨ Controllo della posizione del tubo: Assicurarsi che il tubo endotracheale sia fissato correttamente in modo da evitare movimenti e sfregamenti ripetuti che possono peggiorare le lesioni.
¨ In alcuni casi, può essere necessario sostituire il tubo endotracheale con uno di dimensioni più appropriate per ridurre il rischio di ulteriore danno alla mucosa.
2. Trattamento delle ulcere: Le ulcere da decubito devono essere trattate con prodotti specifici per la guarigione delle ferite, come medicazioni avanzate (ad esempio, gel idratanti, schiume o medicazioni a base di alginato) e, nei casi più gravi, con la consulenza di un dermatologo o di un chirurgo plastico.
Management:
¨ Igiene orale: Mantenere una buona igiene orale per prevenire infezioni secondarie. Questo include il lavaggio regolare della bocca e della lingua con soluzioni saline o altri disinfettanti sicuri.
¨ Lubrificazione: Se la secchezza delle mucose è un fattore contributivo, possono essere utilizzati umidificatori o lubrificanti per le vie respiratorie per mantenere le mucose umide e ridurre il rischio di abrasioni.
¨ Se le lesioni da decubito sono gravi, come ulcere o escoriazioni profonde, è fondamentale trattarle con approccio simile a quello delle lesioni da decubito in altre aree del corpo. Si può fare ricorso a bendaggi o garze sterili per proteggere le lesioni da infezioni e ridurre la pressione.
¨ Terapie locali: L’utilizzo di pomate cicatrizzanti (ad esempio, aloe vera, ossido di zinco o pomate a base di vaselina) può favorire la guarigione delle lesioni superficiali.
¨ Se la lesione è profonda o coinvolge la mucosa tracheale o laringea, potrebbe essere necessario un trattamento specialistico con interventi chirurgici o farmaci specifici, ma questi casi sono rari.
3. Trattamento delle infezioni: Se l’ulcera da decubito diventa infetta, sarà necessario somministrare antibiotici e, in alcuni casi, un intervento chirurgico per debridi.
Management:
§ Antibiotici locali o topici: In caso di lesioni superficiali, l’uso di gel o pomate antibiotiche (ad esempio, mupirocina) può essere indicato per prevenire o trattare infezioni secondarie.
CONCLUSIONI.
Le lesioni da decubito nei pazienti pediatrici intubati sono una complicanza critica che richiede un’attenzione immediata e continua. La prevenzione, attraverso un adeguato posizionamento, la gestione del tubo endotracheale e l’uso di tecniche di supporto, è fondamentale per evitare il verificarsi di queste lesioni. Il trattamento tempestivo e mirato è essenziale per evitare danni permanenti e migliorare la qualità della vita del paziente durante e dopo l’intubazione. Il trattamento delle lesioni da decubito da tubo endotracheale nei pazienti pediatrici richiede una gestione tempestiva e mirata, con l’obiettivo di ridurre la pressione esercitata sul tratto respiratorio superiore, trattare le lesioni esistenti e prevenirne la recidiva. La prevenzione gioca un ruolo cruciale nell’assistenza infermieristica, e un attento monitoraggio della posizione del tubo, l’uso di lubrificanti e la corretta gestione dell’umidità delle vie respiratorie possono ridurre significativamente il rischio di lesioni da decubito. In caso di lesioni gravi, è fondamentale un trattamento tempestivo per prevenire complicazioni come infezioni o cicatrici permanenti.
a cura del Dott. Francesco Ferroni
Infermiere disciplina Anestesia e Pediatrica presso Azienda Ospedaliero Universitaria delle Marche, Ancona. Presidio di Alta Specializzazione Materno-Infantile “ Salesi”. Formazione specialistica in management sanitario. ANIARTI. Master in infermieristica in area critica.
BIBLIOGRAFIA:
v National Pressure Injury Advisory Panel (NPIAP). (2019). Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline.
v American Academy of Pediatrics (AAP). (2020). Clinical Practice Guideline: Prevention of Pressure Ulcers in Pediatric Patients.
v Axter, A. L., & Rogers, E. L. (2010). “Pressure Ulcers in Pediatric Patients.” In Critical Care Nursing of the Pediatric Patient (pp. 415-423). Elsevier.
v Kane, D. A., & Smith, P. A. (2012). “Prevention and management of pressure ulcers in pediatric patients.” In Pediatric Intensive Care Nursing (pp. 300-305). Springer.
v McGinnis, D. L., & Antinone, S. L. (2014). “Preventing pressure ulcers in pediatric patients.” Pediatric Nursing, 40(6), 275-280.
v Bambini, V., Giani, T., & Ferrari, G. (2017). “Prevenzione e cura delle ulcere da pressione nei pazienti pediatrici in terapia intensiva.” Assistenza Infermieristica e Ricerca, 36(4), 177-184.
v Cavallaro, A., & Gazzolo, D. (2016). “Lesioni da decubito nei neonati e bambini: Dalla prevenzione alla gestione.” In Trattato di Pediatria (pp. 1079-1085). Piccin.
Seguici anche su:
- Gruppo Telegram: Concorsi in Sanità – LINK
- Gruppo Telegram: AssoCareNews.it – LINK
- Gruppo Telegram: Infermieri – LINK
- Gruppo Telegram: Operatori Socio Sanitari (OSS) – LINK
- Gruppo Facebook: Concorsi in Sanittà – LINK
- Pagina Facebook: AssoCareNews.it – LINK
- Gruppo Facebook: AssoCareNews.it – LINK
- Gruppo Facebook: Operatori Socio Sanitari – LINK
- Gruppo Telegram: ECM Sanità – LINK
- Gruppo Facebook: ECM Sanità – LINK
Per contatti:
- E-mail: redazione@assocarenews.it
Partner di AssoCareNews.it:
- Avvisi e Concorsi OSS: LINK
- Canale telegram: LINK
- Ricerca lavoro OSS: LINK
- Coordinamento nazionale Oss: LINK
- OSS News: LINK
- Mobilità e cambi compensativi OSS: LINK
Share this content: